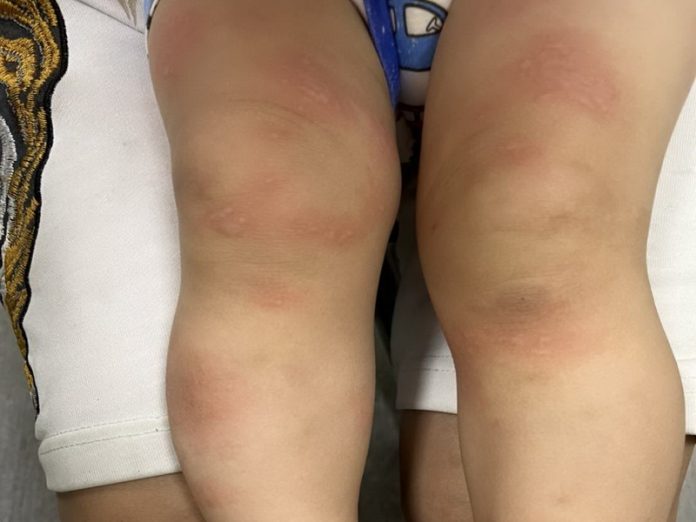
溫暖的午後,焦急的爸爸帶著坐立難安的兩歲女兒來到診間,敘訴女兒午睡醒來突然全身遍布紅疹塊、又癢又躁動,雙眼浮腫睜不開。爸爸著急地把前幾天吃的感冒藥包通通拿給醫師查看,詢問是不是藥開太重了?大里仁愛醫院兒科主治醫師黃舒容診視,小妹妹屬於最常見的急性蕁麻疹,又稱為「風疹」,經服藥後迅速緩解。
黃舒容醫師說,幼兒皮膚紅疹的鑑別診斷有千百種,除了家長們熟悉的玫瑰疹、蕁麻疹、腸病毒,其他像是紫斑症、川崎氏症、鏈球菌感染等,則是不可耽誤之疾病。急性蕁麻疹,指的是身體突然浮起許多紅疹塊,伴隨微熱的搔癢感,甚至感覺皮膚腫脹緊繃;而紅疹塊大小不一,邊緣清楚,四處移動,不會在同一處皮膚持續超過24小時,服藥後多半迅速緩解,但也可能反覆的出現直至數天、週後才完全消失。
黃舒容醫師表示,認真的父母們會詳盡地列出可能的「嫌疑物」,但幼兒蕁麻疹最常見原因並非食物,而是發生在細菌、病毒感染之後,且紅疹多隨著感染本身的緩解而漸消。除此之外,藥物、環境接觸、吸入性過敏原、物理性刺激、甚至內分泌與情緒變化,造成的病程可能更久,當超過六週仍未痊癒時則稱為「慢性蕁麻疹」,治療不易斷根。
至於過敏原測試是否對預防有幫助,黃舒容醫師解釋,除非反覆發作或伴隨其他過敏病史,否則並不會在首次發作後建議病患接受檢查。而三歲以下的幼兒,免疫系統尚未成熟,貿然全面檢驗過敏原,結果也不準確,反造成過多飲食限制,不利營養吸收。
依歐洲過敏免疫醫學會(EAACI)發布的診療指引,首選藥物為二代抗組織胺,少嗜睡副作用,可視病況加重至二至四倍藥量,都在安全範圍,民眾不必過度擔心。嚴重時則會短期併用口服類固醇。
黃醫師提醒,「越抓越癢是真的!『搔抓循環』就是指皮膚下方的肥大細胞持續受到刺激而釋放許多造成搔癢的介質,且抓傷皮膚反會增加細菌乘虛而入的感染風險。」家長可以用冷毛巾覆蓋在孩子紅腫搔癢處,提醒孩子用輕拍取代指甲抓癢,洗澡使用溫水,減少皮膚刺激。
「要特別留意的是,」黃舒容醫師說,「單純皮膚蕁麻疹事小,但若同時合併有其他症狀,例如呼吸急迫、噁心腹痛、甚至意識昏沉,則符合『過敏性休克』診斷,必須立刻施予腎上腺素肌肉注射,否則會造成生命危險。」
大家很關心蕁麻疹是否會遺傳?黃醫師表示原則是不會,但過敏相關的蕁麻疹則難概括回答,因過敏體質是基因與後天環境交互作用的結果,只能說家族有蕁麻疹體質,發生的機率可能較高。另外,有種罕見的遺傳性血管性水腫 ( Hereditary Angioedema ),父母一方患病則後代有50%的遺傳機率。臨床表現為反覆地發生全身性皮下或黏膜下水腫,有時會出現表皮紅疹腫塊,與蕁麻疹長相類似,但沒有騷癢感,對抗組織胺治療也無效,是需要鑑別診斷的疾病之一。
黃醫師呼籲,全身急性紅疹發作的判定,需要專業的檢查及診斷,務必尋求醫療協助,對症下藥才能有效緩解不適。